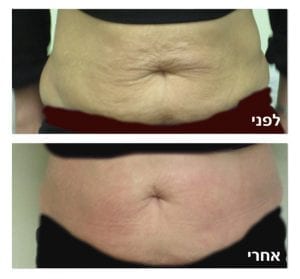
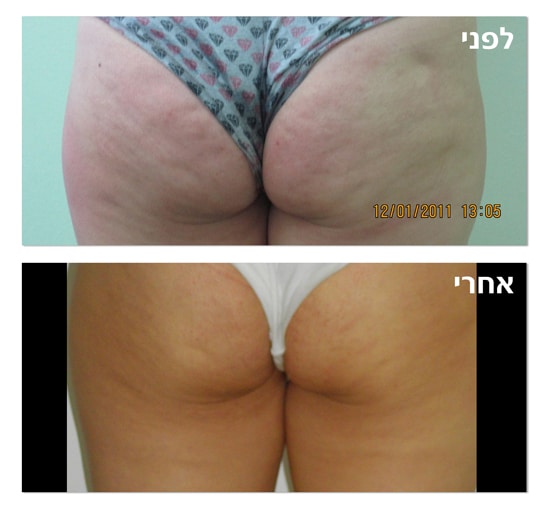
טיפולים אלטרנטיביים לדלקת מפרקים
כאבי גב תחתון חזקים יכולים להשפיע על יכולתך לבצע משימות ופעילויות יום-יומיות. הכאבים נובעים בדר”כ בשל בעיות בריאות פיזיות ונפשיות. כדי לטפל ביעילות בכאבי גב תחתון חזקים, חשוב להבין את הגורמים לכאבי גב תחתון חזקים כדי למצוא את אפשרויות הטיפול הטובות ביותר.